Esquecimentos, dificuldade de compreensão, comprometimento da expressão verbal, redução da capacidade de executar de tarefas rotineiras, perda gradual da autonomia, dependência de terceiros. Este costuma ser o quadro clássico da evolução da doença de Alzheimer , uma doença neurodegenerativa, que causa a morte progressiva dos neurônios. No Brasil, há estimativas de que cerca de 40% da população com 85 anos ou mais são acometidos pela doença.
A doença de Alzheimer é a causa mais comum de demência e afeta a qualidade de vida dos pacientes. Suas consequências, porém, não se limitam ao doente: afeta as famílias, que em grande parte são as responsáveis pelos cuidados prolongados que a doença exige, e provoca ainda um grande impacto médico, social e econômico na sociedade.
Os primeiros registros da doença de Alzheimer datam de 1906, quando o psiquiatra alemão Alois Alzheimer descreveu os sintomas e as características neuropatológicas da doença em uma mulher de 51 anos. Intrigado com os sintomas que observava, o médico resolveu fazer uma avaliação neuropatológica no cérebro da paciente, concluindo que o mesmo tinha “substâncias peculiares” encrustadas, que hoje conhecemos como placas de beta-amiloide e emaranhados neurofibrilares (amontoados de grânulos insolúveis que se formam no cérebro de pacientes e são as características clássicas da doença).
Existem dois tipos de doença de Alzheimer: a familial (cerca de 5% dos casos), que envolve um componente genético dominante; e a esporádica (95% dos casos), que é multifatorial, mais complexa e tem na idade o maior fator de risco (maiores de 65 anos). Além disso, problemas como obesidade e diabetes são fatores de risco para o desenvolvimento da doença de Alzheimer esporádica.

Alois Alzheimer
Por muitos anos o diagnóstico definitivo ocorria somente após análise do cérebro do paciente após a morte. Atualmente, existem marcadores biológicos (biomarcadores) capazes de identificar as duas características clássicas da doença em pacientes vivos. As placas de beta-amiloide e os emaranhados neurofibrilares são detectados no líquido cefalorraquidiano por imagens como a ressonância magnética (IRM) e a tomografia. Desde 2011, esses marcadores biológicos passaram a fazer parte do critério de diagnóstico da doença de Alzheimer. .
Em 2018, um novo critério para pesquisa clínica foi proposto. Hoje, a tecnologia mais avançada para identificação da doença de Alzheimer é a tomografia por emissão de pósitrons, conhecida popularmente como PET Scan. Trata-se de um exame de imagem capaz de detectar as placas de beta-amiloide antes mesmo da manifestação dos sintomas. Esse exame já é aprovado para uso na América do Norte e na Europa, porém sua aprovação ainda tramita no Brasil.
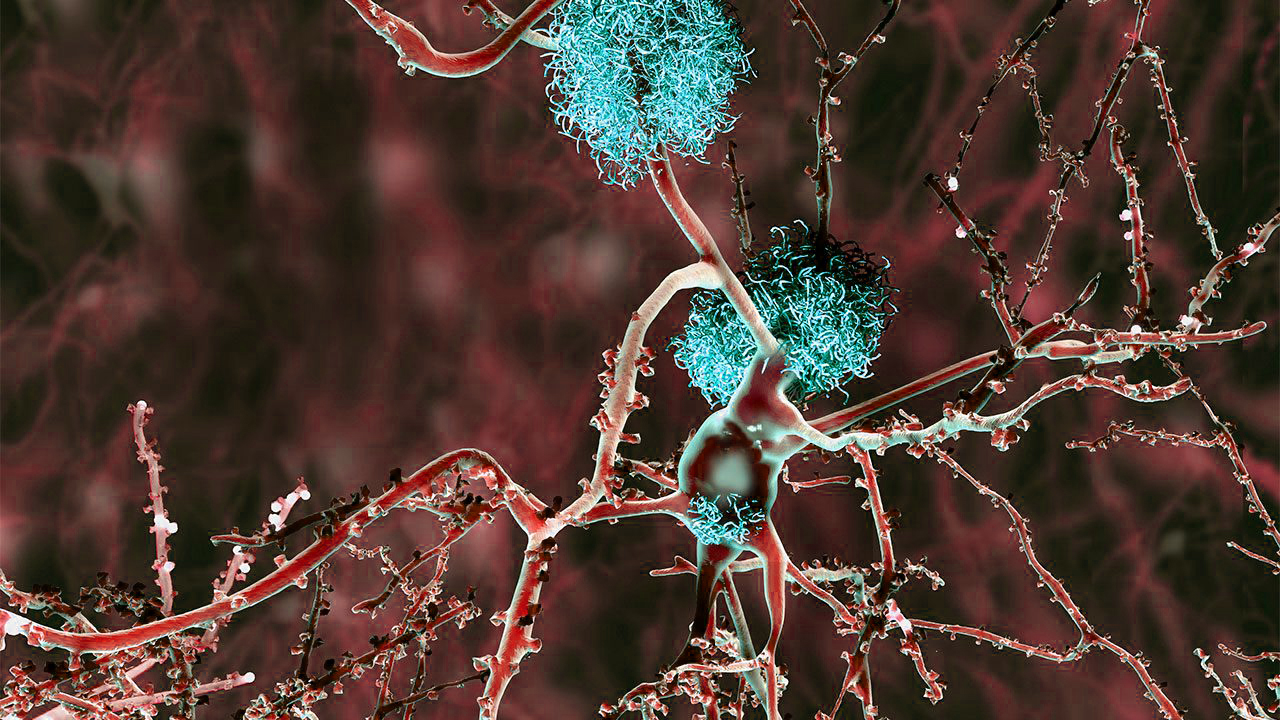
Placas de beta-amiloide (em azul) no cérebro
Em relação aos medicamentos, até o momento, os fármacos disponíveis tratam somente os sintomas da doença de Alzheimer e não conseguem impedir a sua progressão. Alguns, porém, podem produzir melhora temporária em alguns pacientes, em termos de função cognitiva global e na qualidade de vida.
Terapias não farmacológicas também podem efetivar uma melhora no quadro dos pacientes. Acredita-se que a mudança no estilo de vida, com priorização de atividade física regular e alimentação saudável, e a estimulação cognitiva podem impedir o aparecimento dos sintomas em até 35% dos pacientes que carregam as características clássicas da doença no cérebro.
Países mais desenvolvidos já aprenderam a lidar melhor com doenças relacionadas ao envelhecimento, como é o caso da doença de Alzheimer, porque a expectativa de vida da população foi ampliada há mais tempo. Mas o Brasil também caminha nessa direção. Com as pessoas vivendo mais, torna-se indispensável que o conhecimento sobre a doença de Alzheimer seja difundido.
Atualmente, os familiares podem ter um papel fundamental na melhora da qualidade de vida de um idoso portador de doenças neurodegenerativas. Técnicas simples podem minimizar o sofrimento do paciente. Por exemplo: evitar que idosos com doenças neurodegenerativas sejam infantilizados, pois isso é altamente prejudicial para a saúde mental dessas pessoas, tendo relação até com o aparecimento de comorbidades psiquiátricas, como a depressão. Outro exemplo simples: estimular o paciente a movimentar o corpo e utilizar o cérebro tem efeitos benéficos e pode até retardar a progressão da doença.

Uma abordagem adequada do tema, não relacionada somente à doença de Alzheimer, mas com a prevenção de doenças para um envelhecimento digno e saudável, pode ser iniciada com os jovens nas escolas.
O ambiente escolar pode contribuir com abordagens efetivas que estimulem o melhor relacionamento das crianças e adolescentes com seus familiares idosos. Conhecendo a doença de Alzheimer e outras patologias mais profundamente, os jovens podem interagir e promover uma melhora na qualidade de vida de seus familiares idosos. Na prática, os jovens podem ler jornais, revistas e livros para seus familiares acometidos por doenças neurodegenerativas, bem como envolvê-los em atividades de informática, jogos de tabuleiros, palavras cruzadas e música. Estratégias simples como essas auxiliam a reintroduzir, na medida do possível, esses indivíduos na sociedade.
Rosana Flenik
Aluna do Mestrado Profissional em Ensino de Biologia em Rede Nacional (ProfBio)
*Artigo resultante de entrevista com o pesquisador Eduardo Zimmer, da Universidade Federal do Rio Grande do Sul
| Cookie | Duração | Descrição |
|---|---|---|
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
