Sistemas e instituições de saúde em todo o mundo têm múltiplos desafios pela frente. Eles se relacionam a fatores como o envelhecimento das populações,as dificuldades de financiar os custos crescentes da saúde e a necessidade de formar profissionais em quantidade e com qualidade. Soma-se a todos esses enfrentamentos a diversidade de setores que precisam ser envolvidos para a configuração de um arranjo capaz de lidar com todos os problemas de forma eficaz.
Essas “doenças” que afetam os sistemas de saúde são bem conhecidas. Os diagnósticos desses males não são apenas abundantes, mas também disseminados entre os diferentes estudiosos e instituições que se debruçam sobre o tema, inclusive no Brasil. O Sistema Único de Saúde, o nosso SUS, em boa medida, partilha de um conjunto de problemas relacionados a mudanças demográficas e epidemiológicas globais. Mas será que o Brasil está no mesmo patamar de gravidade e/ou enfrentamento dessas mazelas já conhecidas? A resposta é um sonoro não.
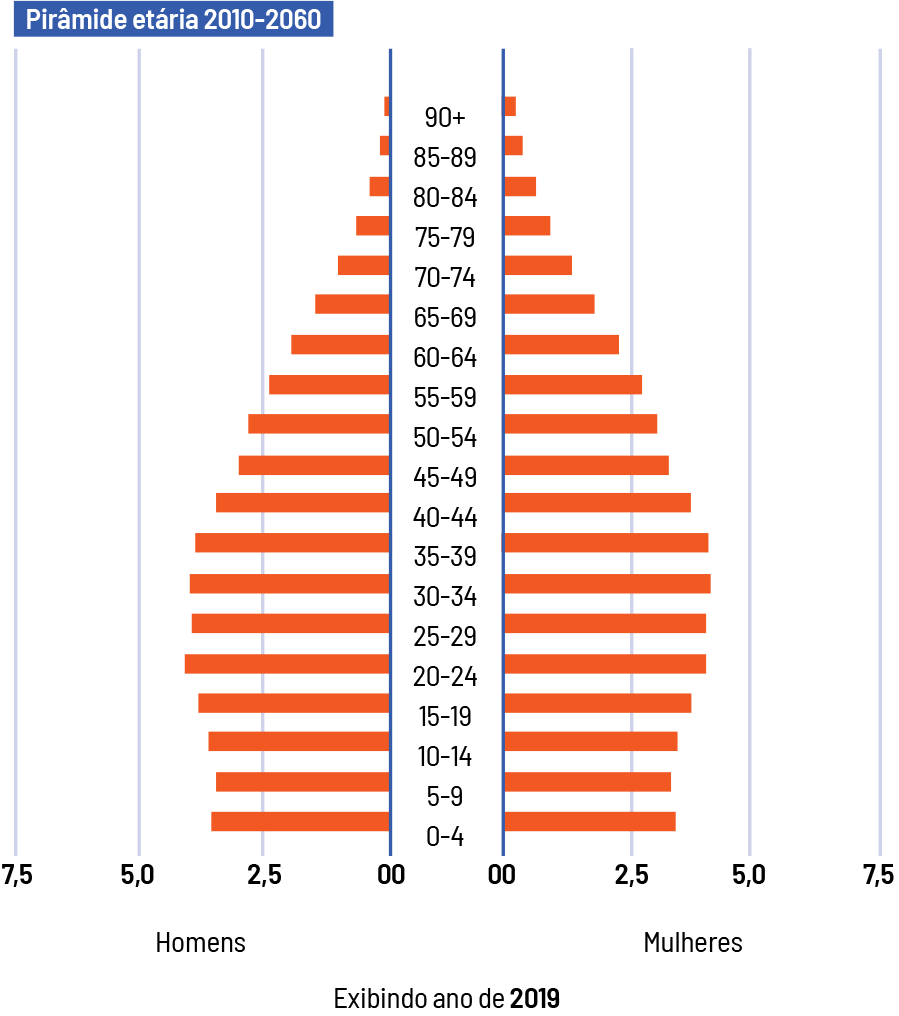
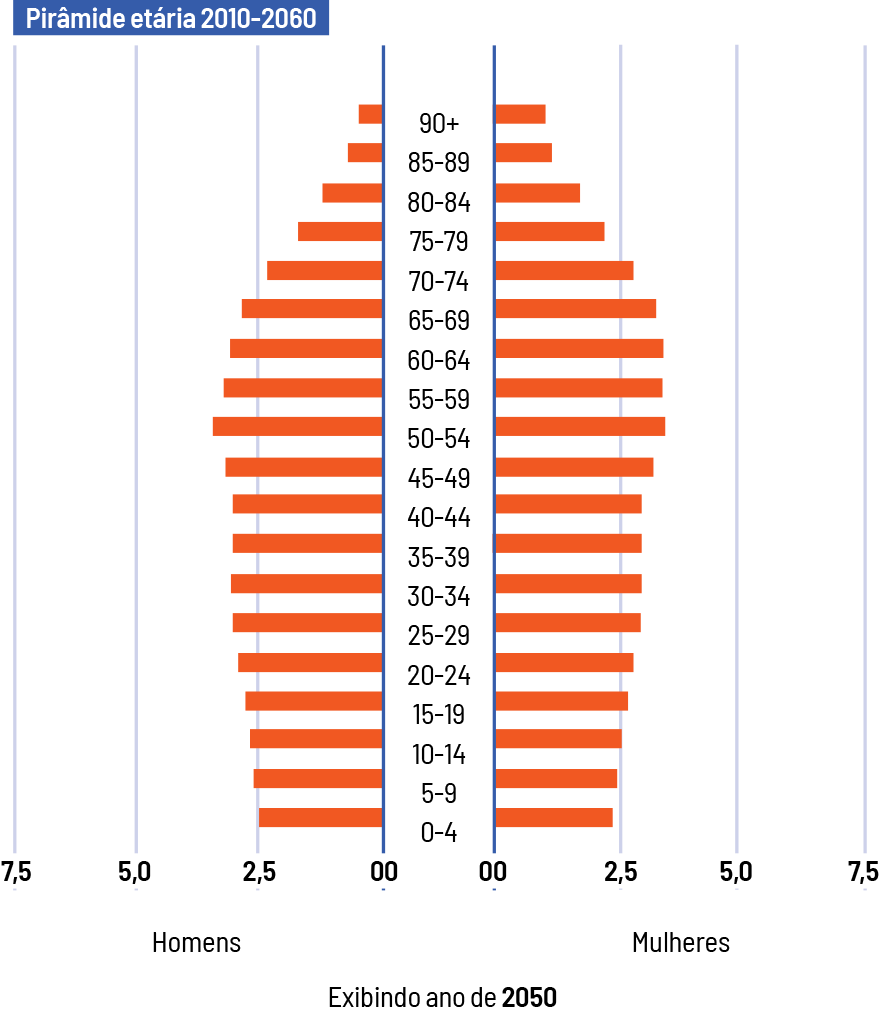
Feliz ou infelizmente, os desafios da saúde pública não se reduzem à dimensão técnica e estritamente médica. As características, o tamanho e a natureza dos problemas que afetam um sistema nacional de saúde estão ligados à trajetória e às opções que as sociedades fizeram e fazem ao longo do tempo.
Assim, é preciso colocar as seguintes perguntas: qual é o nível de tolerância dessa sociedade para com a pobreza, a doença e a dor coletiva? Os cidadãos são solidários no sofrimento ou entendem que cada um deverá lidar com seus próprios problemas, inclusive os médico-sanitários? Qual é o papel do Estado? Qual é o lugar do mercado? As respostas coletivas para essas difíceis questões e, especialmente, as decisões tomadas em sintonia com essas mesmas respostas influenciarão na organização da sociedade e, em consequência, no arranjo da saúde pública.
Pode-se concluir, portanto, que os desafios mais importantes para os sistemas de saúde hoje, inclusive e especialmente o brasileiro, dizem respeito ao exercício da Política. Entenda-se por Política – com ‘P’ maiúsculo mesmo – as opções coletivas, bem como a (in)capacidade de fazer valer o interesse da coletividade sobre os interesses específicos de particulares.
Por isso, é hora de reescrever o início deste texto.
Sistemas e instituições de saúde em todo o mundo têm múltiplos desafios pela frente. Eles se relacionam a vários fatores, mas o principal é político…
O crônico problema do subfinanciamento do SUS, por exemplo, não é exclusiva e estritamente uma questão de natureza técnico-contábil, mas especialmente uma decisão de fundo político associada ao lugar e ao valor que, segundo determinado entendimento coletivo, a saúde deveria ocupar em nossa sociedade. Trata-se apenas de a população concordar e implementar ações efetivas para que o SUS receba mais recursos financeiros? Sim, os cidadãos devem lutar para que isso aconteça, mas, infelizmente, os desafios do sistema não se reduzem à simples carência de recursos.
Em Países com sistemas universais semelhantes ao SUS, o gasto público corresponde a 70% do gasto total com saúde. No caso brasileiro, por conta do baixo nível de gasto público, esse índice corresponde a apenas 47,5% (CONASS, 2017). Adicionalmente, várias instituições e analistas têm chamado a atenção para o agravamento desta situação com a vigência, desde 2017, da PEC 95, a “PEC do teto de gastos”, que congela por 20 anos os recursos para despesas nas áreas de educação e saúde (Abrasco, 2016)
Um sistema de saúde nacional em um país do tamanho do Brasil, com as conhecidas disparidades locais e regionais, impõe o desenvolvimento e constante monitoramento de uma engenharia político-institucional com características que, até o momento, não tivemos capacidade para implantar por completo. Por exemplo: a principal característica de um sistema de saúde eficiente é justamente a operação sistêmica de suas instituições. No vocabulário da saúde, chamamos essa operação sistêmica de ‘rede’, supondo a existência de uma articulação funcional entre as diferentes instituições que formam o sistema de saúde.
Em termos práticos, um cidadão portador de determinada doença é acompanhado por uma equipe de saúde na ‘atenção básica’. Vamos imaginar que o médico de família desta unidade perceba que o estado de saúde do paciente se agravou. Nesse caso, uma situação
Esse movimento aparentemente simples da chamada ‘referência’ supõe a construção de uma articulação funcional entre regiões e entes federados no interior do território brasileiro. Em outras palavras, envolve a articulação entre instâncias de poder. E onde há poder, há interesses políticos bem estabelecidos. Cabe perguntar: todos os interesses em jogo estão suficientemente articulados e em sintonia com a proposta de construção e fortalecimento de uma rede integrada de saúde?
Antes de responder, é preciso considerar, ainda, que o sistema de saúde brasileiro é de base municipal. O município, portanto, na figura do seu secretário municipal de Saúde, é também o gestor do sistema de saúde. Sem nos atermos às demais instâncias de gestão do SUS, é preciso destacar que temos no Brasil 5.570 municípios, ou seja, mais de cinco mil gestores do sistema de saúde. Imagine agora o desafio político de articulação de tantos entes e instâncias de poder em torno de um projeto comum. Nada fácil.
Mas não há braços cruzados. A quantidade de estudos, iniciativas, normas e políticas que procura aprimorar a chamada descentralização e a regionalização do sistema de saúde é crescente. Mas para que se tenha algum êxito é preciso construir mecanismos institucionais e políticos capazes de aperfeiçoar o chamado pacto federativo e, adicionalmente, ter a competência de imprimir a estes mesmos esforços regularidade e continuidade.
Mas é só isso? Evidentemente, não. Já foi visto que o enfrentamento correto dos problemas exige articulação de várias instâncias da sociedade. Por exemplo: o sistema formativo de profissionais de saúde tem um papel também decisivo para a eficiência e qualidade dos serviços prestados pelo sistema de saúde. É sabido, nessa linha, que o nosso sistema de saúde tem uma importante dificuldade de fixar profissionais de nível superior, notadamente médicos, em regiões do interior e periferias urbanas.
Em 2001, o Ministério da Saúde publicou uma Norma Operacional de Assistência à Saúde, a NOAS 1/2001, cujo principal objetivo e contribuição foi “estabelecer o processo de regionalização como estratégia de hierarquização dos serviços de saúde e de busca de maior equidade” (Brasil/MS, 2001). Pela primeira vez, o gestor nacional do SUS assumia, como uma questão de grande relevância, o enfrentamento do problema da “regionalização” do SUS.
Ou seja, por vezes nos lugares em que mais se precisa de profissionais de saúde, menos se pode contar com eles. Por outro lado, nas regiões mais prósperas, a oferta de profissionais de nível superior é muito maior. Vê-se que a questão não é simplesmente formar mais profissionais, mas, em especial, criar meios para que estes manifestem interesse em se fixar fora dos grandes centros.
Não se pode concluir, contudo, que o problema dos chamados recursos humanos se resuma à quantidade e à fixação de profissionais. Cabe também perguntar se o profissional, inclusive aquele que trabalha nas regiões mais prósperas, tem uma qualidade desejável. Entenda-se por qualidade desejável não apenas o domínio de conhecimentos, perícia e expertise esperadas para a prática clínica, mas, igualmente, um comprometimento ético-político com o exercício da boa prática profissional. O foco da ação profissional se resume à doença? As relações profissionais são despersonalizadas e construídas com base na autoridade? A pessoa, em síntese, é convertida em uma mera entidade orgânica? Se for assim, pode-se concluir que esse profissional não será capaz de atender plenamente as necessidades de saúde do usuário do sistema de saúde.
Este texto poderia se alongar numa teia de exemplos de situações e de discussões que, além de, eventualmente, aborrecer o leitor, certamente, transbordaria o espaço dedicado ao artigo. O que se tratou até aqui parece suficiente para contrapor algumas imagens provenientes do senso-comum, quais sejam: “as coisas não funcionam porque só tem ladrão”, “esse negócio de saúde gratuita é inalcançável, cada um que se vire”, “o SUS não avança porque funcionário público não trabalha”, entre outras máximas na mesma linha. Tentou-se mostrar que o processo de construção do SUS dialoga com decisões que, até o momento, não foram tomadas com vigor: queremos um Estado de bem-estar social, ao estilo europeu, em operação no Brasil? Se sim, é preciso urgentemente fazer política (aquela com ‘P’ maiúsculo), pois aqueles que não compartilham desse desejo parecem estar na dianteira.
É preciso, por fim, fugir das falsas e paralisantes antíteses: mercado versus Estado, por exemplo. O papel do Estado, seja na oferta direta de serviços e/ou na regulação do fabrico e oferta de produtos e serviços prestados por terceiros, não é algo de que se possa facilmente abdicar. O que seria da sociedade sem os serviços que atestam a qualidade e segurança do que consumimos? Podemos deixar essa importante atividade inteiramente nas mãos dos que produzem e comercializam produtos e serviços? Quem pode garantir que todos os produtores e comerciantes têm boa fé?
As respostas, assentadas em fatos, permitiram a construção de acordos que viabilizaram o aparato de regulação e fiscalização que, em nosso caso, é também feito pelo SUS. Mas esse é apenas um exemplo entre tantos do potencial e da vocação pública do nosso sistema de saúde. O SUS, desta maneira, para além da oferta de serviços e produtos no âmbito da reabilitação e assistência aos doentes, funciona como uma espécie de guardião da manutenção da saúde de todos, inclusive daqueles que não frequentam os seus serviços médico-hospitalares. Ora, sendo o SUS parte fundamental de sustentação da vida pública democrática, como poderíamos nos deixar ser convencidos do contrário?
Carlos Henrique Assunção Paiva
Observatório História e Saúde e
Programa de Pós-Graduação em História das Ciências e da Saúde,
Casa de Oswaldo Cruz,
Fundação Oswaldo Cruze
Programa de Pós-Graduação em Saúde da Família,
Universidade Estácio de Sá

Relatando experiências pessoais, o colunista discute os estereótipos que rondam a imagem da profissão de cientista. E apresenta sua opinião sobre se há ou não diferença entre ser pesquisador e ser cientista, listando o que ele crê serem deveres deste último.
Doença causada pelo parasita Toxoplasma gondii atinge milhões de brasileiros, com consequências graves para a saúde pública. Pesquisadores estão propondo alternativas de tratamento para acelerar o processo de descoberta de novos medicamentos e assim beneficiar os pacientes.

A exploração do espaço voltou a ganhar momento, com a entrada em cena não só de novas agências espaciais, mas também de empresas que exploram comercialmente essa atividade. A tensão ideológica que marcou esse campo foi substituída pela cooperação

O mercado de sementes modificadas e dependentes de pesticidas tóxicos à saúde e ao ambiente está cada vez mais concentrado em algumas poucas megaempresas. É essencial visibilizar as formas de produção por trás do que comemos para alcançar alternativas saudáveis e justas

Há 50 anos, o lançamento do satélite Landsat-1 transformou nosso olhar sobre a superfície terrestre. Hoje, as técnicas de machine learning e deep learning promovem uma nova revolução, desta vez na “visão” dos computadores e no sensoriamento remoto do planeta

A pele – maior órgão do corpo humano – é habitada por uma vasta e diversa comunidade de micro-organismos, a microbiota. Esses seres invisíveis não só nos protegem contra doenças e alergias, mas também afetam nosso odor corporal, tornando-nos mais (ou menos) atraentes para insetos.

Há cerca de mil anos, a explosão de uma estrela no céu revelou pela primeira vez a luz síncrotron, radiação emitida por partículas elétricas e ultravelozes. Hoje, essa luz – agora gerada por aceleradores, como o Sirius, no Brasil – é uma ferramenta importante da ciência

As atividades de mineração da empresa Braskem em Maceió (AL) causaram o afundamento do solo, o que fez com que cerca de 60 mil pessoas tivessem que deixar suas casas. Essa população de deslocados internos ambientais ainda espera por compensações

Gases nobres são ditos inertes por não reagirem com outros elementos. Porém, depois de mais de um século de pesquisa, a química avançou na compreensão das condições com que esses elementos formam compostos. Hoje, vários derivados deles são conhecidos na Terra e no espaço.

Em um mundo que pede por soluções sustentáveis, a microbiologia tem papel importante: o uso de microrganismos para a fabricação de bioprodutos ‘verdes’. Planta-piloto em uma universidade brasileira promete impulsionar de forma pioneira a área no país
| Cookie | Duração | Descrição |
|---|---|---|
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
