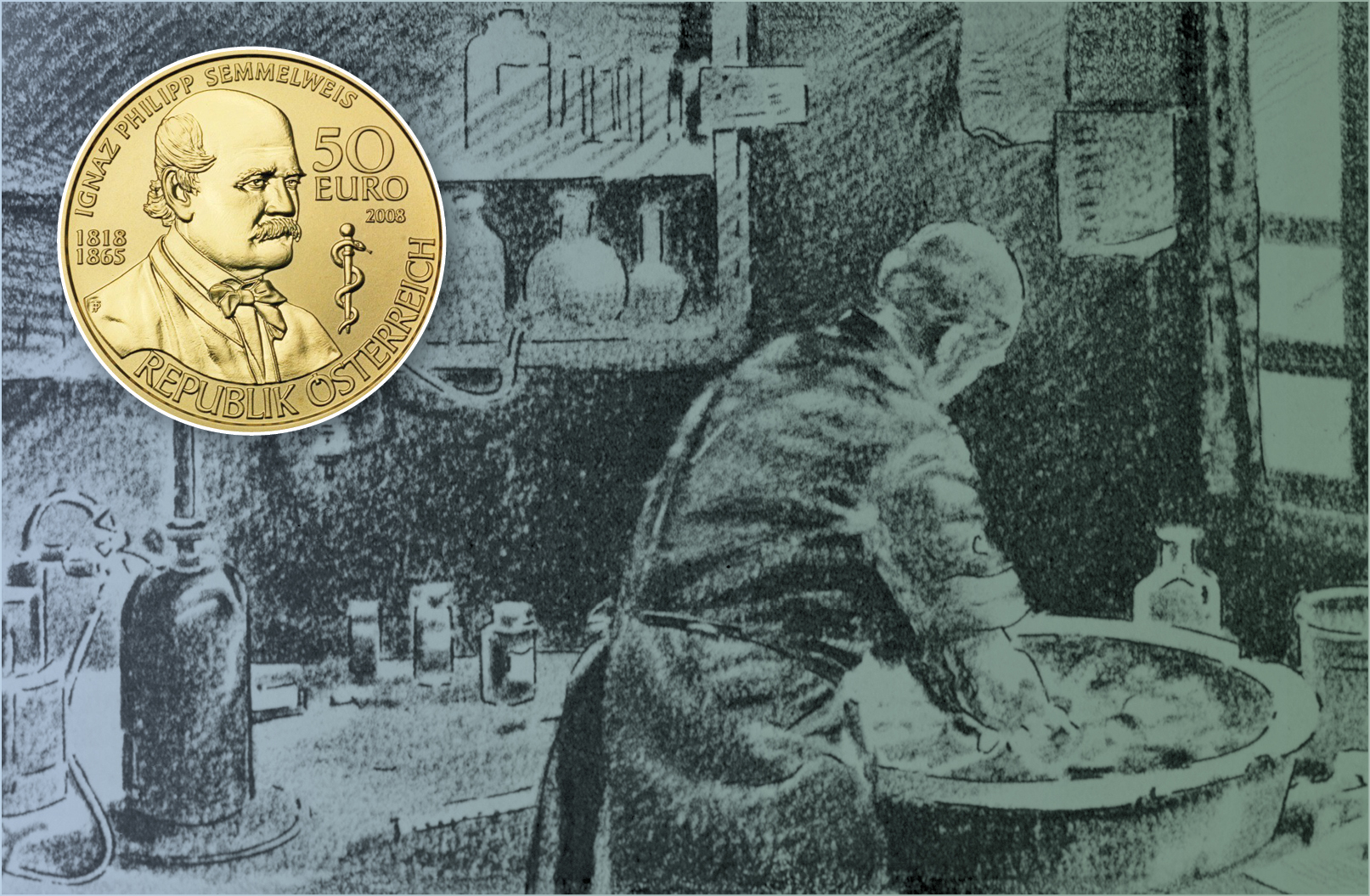
A escritora britânica Mary Shelley (1797-1851), autora de Frankenstein, era obcecada por cemitérios. Na verdade, um em particular, o da igreja de Saint Pancras, em Londres, onde sua mãe, a feminista e escritora Mary Wollstonecraft, foi sepultada. Seu pai, o filósofo William Godwin (1756-1836), a levou para visitar o cemitério quando ela era criança. A pequena passava horas lendo os trabalhos da mãe, morta em 1797, dez dias após dar à luz. Mortes causadas pelo parto eram comuns na época. Mas uma descoberta simples viria a revolucionar a obstetrícia nos anos seguintes.
A Organização Mundial da Saúde define morte materna como “a morte de uma mulher durante a gestação ou dentro de um período de 42 dias após o término da gestação, independentemente da duração ou da localização da gravidez, devida a qualquer causa relacionada com ou agravada pela gravidez ou por medidas em relação a ela, porém não devida às causas acidentais ou incidentais”. Hoje, a taxa global de morte materna é de 200 por 100 mil nascidos vivos, e quase metade das mortes ocorre nas 24 horas após o nascimento. Países pobres detêm a maioria dos casos. No Brasil, são 60 mortes por 100 mil nascidos vivos – taxa abaixo da média mundial, mas até cinco vezes mais alta que a de países desenvolvidos.
A febre puerperal ou infecção pós-parto – que afeta o sistema reprodutor feminino após o nascimento do bebê – é um grave problema de saúde pública. Não existe apenas um microrganismo responsável por essas infecções; diversas espécies podem causar a febre puerperal. Atualmente, ela é responsável por 10% de todas as mortes associadas ao parto, e é o maior fator de risco nas cesarianas.
Quando a mãe de Mary Shelley faleceu, a febre puerperal era um risco muito maior às parturientes. Os médicos ainda não sabiam o que eram os microrganismos. A preocupação atual de lavar as mãos e esterilizar materiais antes de fazer procedimentos médicos não existia. Após o nascimento de Mary, a placenta não foi expulsa. A parteira recomendou que um médico fosse chamado. Este removeu os fragmentos da placenta com mãos e equipamentos sujos, transmitindo a febre puerperal para Mary Wollstonecraft.
O início do século 19 foi marcado por grandes avanços na medicina. O conhecimento da anatomia e fisiologia humana permitiu que técnicas cirúrgicas fossem desenvolvidas. Descobertas como o microscópio, a anestesia e a confirmação de que os germes causavam doenças concretizaram a profissão médica e ajudaram a salvar incontáveis vidas.
Na Europa, dois grandes centros de pesquisa despontaram nesse período: Paris e Viena. Foi no famoso AKH, Hospital Geral de Viena, que a astúcia, o poder de observação e o espírito científico do médico húngaro Ignaz Semmelweis (1818-1865) salvaram milhares de parturientes.
Semmelweis formou-se em medicina em Viena, em 1844. Em 1847, conseguiu seu primeiro emprego de expressão, como assistente de obstetrícia no AKH, tornando-se responsável por uma das equipes da maternidade. A taxa de mortalidade materna causada pela febre puerperal naquele hospital, que por muito tempo era mantida abaixo de 5%, tinha disparado nas últimas décadas. Angustiado com esse índice e ansioso por entender o que ocorria, Semmelweis se pôs a coletar dados sobre as pacientes da maternidade, tentando descobrir uma causa para o problema.
Os dados mostravam que a taxa de mortalidade havia disparado a partir de 1823, quando o AKH incluiu o ensino de anatomia patológica, usando dissecação de cadáveres. Em 1833, devido à sobrecarga do serviço, a equipe de obstetrícia foi dividida em duas turmas que se revezavam no atendimento, mas isso não teve efeito no controle das mortes.
Em 1840, um decreto real obrigou a divisão das duas clínicas obstétricas por gênero: os homens foram designados para a clínica 1 e as mulheres, para a clínica 2: os homens eram estudantes de medicina, um curso sem acesso para as mulheres. Elas eram parteiras.
Os estudantes praticavam anatomia num laboratório, dissecando cadáveres. Já as parteiras não tinham acesso a esse laboratório. Os alunos saíam das aulas e, em seguida, atendiam pacientes na clínica obstétrica, sem lavar as mãos ou esterilizar materiais. A clínica 1 tinha uma taxa de morte materna por febre puerperal cinco a seis vezes mais alta que a da clínica 2.
Semmelweis se debruçava sobre esses dados na esperança de obter respostas, mas nenhuma de suas hipóteses explicava esses números. Em 1847, depois de uma temporada particularmente trágica, com uma mortalidade materna altíssima, Semmelweis decidiu tirar um período de descanso na Itália. Quando retornou ao AKH, soube que seu colega médico Jakob Kolletschka (1803-1847) havia falecido por septicemia (infecção generalizada).
Os registros mostravam que Kolletschka sofrera uma perfuração no dedo enquanto fazia a autópsia de uma mulher que havia morrido de febre puerperal. Mesmo sem saber da existência dos microrganismos, Semmelweis formulou a hipótese de que os médicos que lidavam com cadáveres carregavam o que chamou de “partículas cadavéricas” nas mãos.
As parteiras, por outro lado, ao não terem contato com cadáveres, não transmitiam a doença. Semmelweis comparou os dados do AKH com os de outra maternidade na Irlanda que não usava cadáveres para o treinamento de médicos e que tinha uma taxa de febre puerperal muito baixa.
A partir de suas observações estatísticas, Semmelweis instalou uma nova regra na obstetrícia: todos os atendentes deveriam lavar as mãos com solução de cloro antes de examinar pacientes. A mortalidade materna caiu imediatamente e se igualou à da clínica 2.
Mas isso não foi suficiente para convencer seus colegas; sua ideia fazia parecer que os médicos eram culpados pela febre puerperal, algo inaceitável. Ele perdeu seu emprego na AKH e se mudou para a Hungria, onde implantou as mesmas medidas de higiene na maternidade da Universidade de Pest, reduzindo a incidência de febre puerperal para cerca de 1%.
Semmelweis publicou suas ideias em 1861 no livro Etiologia, conceito e profilaxia da febre puerperal, que foi prontamente ridicularizado por obstetras. A rejeição da comunidade científica e o desespero em assistir a mulheres morrendo por uma infecção que poderia ser prevenida abalaram sua saúde mental: ele passou a sofrer de depressão severa e a acusar os médicos de serem “assassinos irresponsáveis”.
Em 1865, com apenas 47 anos, sua família e colegas o internaram num manicômio em Viena, onde sofreu diversos espancamentos. Em 14 dias, Semmelweis faleceu de septicemia devido a um ferimento infeccionado na mão, a mesma doença que ele tanto tentou combater.
Logo após a morte de Semmelweis, o médico húngaro János Diescher (1813-1883) tornou-se responsável pela maternidade da Universidade de Pest, e as taxas de mortalidade voltaram a subir para 6%. Ironicamente, no mesmo ano, o cirurgião e microbiologista britânico Joseph Lister (1827-1912) leu artigos do francês Louis Pasteur (1822-1895) sobre a teoria microbiana das doenças, e demonstrou a utilidade da higiene para prevenção de infecções cirúrgicas.
Ignaz Semmelweis foi redimido pela história e hoje é considerado um pioneiro das pesquisas com antissépticos, recebendo homenagens póstumas ao redor do mundo, incluindo a Universidade Médica Semmelweis em Budapeste, na Hungria.
Leandro Lobo
Instituto de Microbiologia Paulo de Góes
Universidade Federal do Rio de Janeiro

A análise da produção jornalística sobre ciência e da divulgação científica exige um olhar crítico baseado em evidências. Para promover uma discussão frutífera sobre o tema, não deve haver disputa de espaço e poder, mas uma postura conciliadora

A Conferência de Berlim, em 1885, é muito citada como o evento em que ocorreu a partilha do continente africano entre nações europeias. Mas documentos mostram que essa divisão não estava em pauta. Então, por que esse encontro ficou conhecido como a partilha da África?

Pesquisa com trabalhadores de saúde mostra disparidades na contaminação por covid-19 relacionadas a determinantes sociais. Fatores como raça, escolaridade, renda, cargo e tipo de exposição estão significativamente associados à infecção pelo SARS-CoV-2

Estratégias desenvolvidas a partir de técnicas de engenharia genética para impedir que mosquitos transmitam o parasita causador da doença tiveram resultados promissores em laboratório e podem contribuir para reduzir o número de casos no mundo

A história do uso da impressão digital para reconhecimento de pessoas tem início sombrio: o assassinato de duas crianças. Pioneiro no campo da criminologia, o croata naturalizado argentino Juan Vucetich usou a papiloscopia pela primeira vez em 1892 para desvendar o verdadeiro autor do crime.

No final da Segunda Guerra Mundial, dez cientistas alemães foram encarcerados em uma casa na Inglaterra, onde todos os aposentos estavam equipados com microfones ocultos, permitindo que as forças aliadas escutassem as conversas entre mentes brilhantes

As descobertas do bioquímico brasileiro Leopoldo De Meis tiveram um papel fundamental na compreensão do mecanismo de funcionamento da enzima ATP-sintase para sintetizar o ATP, a molécula-chave nas conversões de energia nas células dos seres vivos.
| Cookie | Duração | Descrição |
|---|---|---|
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
